|

Кашель, температура и другие симптомы острой пневмонии
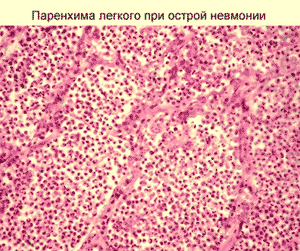
Острая пневмония - острое заболевание легких, при котором воспалительным процессом охватываются значительные участки легкого - доля, целое легкое, часто только сегмент. Обычно в процесс вовлекается плевра.
Раньше возбудителем крупозной пневмонии в подавляющем большинстве случаев был пневмококк Френкеля, диплобактерия Фридлендера, гемолитический стрептококк. В настоящее время пневмококк в мокроте обнаруживается в меньшем (и даже малом) проценте случаев, а большей частью удается обнаружить стафилококков, смешанную кокковую флору и даже кишечную палочку. Однако этот вопрос нельзя считать выясненным, так как почти все больные еще до поступления в стационар подвергаются лечению антибиотиками или сульфаниламидами, весьма активно действующими на пневмококков. Кроме того, стафилококки бактериологически легче высеваются из мокроты, пневмококки же - значительно труднее.
Симптомы острой пневмонии
В последние годы клиническая картина и течение острой пневмонии резко изменились, и атипичное течение ее наблюдается часто. Начало у большинства больных острое. У части больных началу заболевания предшествует в течение нескольких дней катар верхних дыхательных путей. После озноба температура поднимается до высоких цифр (39-40°). Вскоре появляется боль в боку, усиливающаяся при вдохе. Кашель вначале сухой, если у больного не было предшествовавшего бронхита. Трудно отхаркиваемая мокрота ржавого цвета или кровянистая (иногда травяно-зеленого цвета) чаще всего появляется на 2-3-й день болезни, но может вообще отсутствовать или появиться в период разрешения в виде единичных плевков. Следует попытаться выяснить характер мокроты; если больной ее не отхаркивает (глотает), надо предложить ему покашлять интенсивнее и выплюнуть мокроту на кусок белой бумаги, белый платок и т. д. У немалой части больных мокрота не имеет характерного вида. Дыхание учащается в большей мере, чем пульс.
При сравнительно редко наблюдающемся в настоящее время типичном течении перкуторные и аускультативные изменения со стороны легких отражают фазы пневмонического процесса. В начале болезни (первые часы, иногда 1-2 суток) выслушивается нерезкое приглушение перкуторного звука, крепитация, яснее после предварительного покашливания; шум трения плевры улавливается сравнительно редко. Вскоре появляются признаки уплотнения легкого: перкуторный звук в соответствии с областью поражения приглушен (но не бедренный), прослушивается бронхиальное дыхание (обычно ослабленное), крепитация продолжает одновременно прослушиваться по периферии притупления у части больных. Отмечается усиленное голосовое дрожание и усиленная бронхофония, но эти симптомы слабо выражены, если область поражения невелика, что в настоящее время наблюдается чаще, или при закупорке приводящего бронха слизью (перед исследованием надо предложить больному покашлять).
Затем появляются признаки разрешения: интенсивность приглушения начинает уменьшаться, аускультативно обнаруживаются обильная крепитация и обычно влажные мелкопузырчатые хрипы, иногда среднепузырчатые (при бурном разрешении). Температура, если лечение не проводилось, в течение 5-9 дней имеет характер высокой постоянной или ремиттирующей, а затем наступает критическое или, реже, литическое падение. В настоящее время температурная кривая такого типа наблюдается редко.
Со стороны сердечно-сосудистой системы в течение болезни отмечается тахикардия, падение артериального и венозного давления, приглушение тонов сердца. Рентгенологически обнаруживается более или менее гомогенное затемнение различной величины в зависимости от фазы процесса. Если охвачена целая доля, то рентгенологически это четко выявляется. Тяжелое течение болезни наблюдается у алкоголиков, у больных диабетом, при сердечно-сосудистых заболеваниях. Подобное "классическое" течение крупозной пневмонии отмечается в последние годы редко - при поздней обращаемости к врачу, отсутствии лечения или при неправильном лечении. У огромного большинства больных начатое лечение (даже и недостаточное) меняет течение болезни с первых же дней. Гораздо реже в последние годы встречается поражение целой доли и нескольких долей легких. Очень часто поражение охватывает лишь часть доли, один сегмент или проявляется в виде крупного фокуса. Реже наблюдается тяжелое течение болезни. У некоторых больных инфильтрация легочной ткани весьма невелика и заболевание проявляется ознобом, подъемом температуры, высоким нейтрофильным лейкоцитозом со сдвигом влево, скудными аускультативными находками и заканчивается за 2-4 дня. Атипическое абортивное течение болезни бывает и у лиц, не подвергавшихся рациональному лечению (возможно изменение и свойств возбудителя).
Острая пневмония может осложниться метапневмонической эмпиемой плевры, абсцессом и гангреной легкого, гнойным менингитом, перикардитом, нефритом, пневмококковым сепсисом. Эти осложнения в последние годы наблюдаются очень редко. Неполное рассасывание с исходом в пневмосклеротический процесс и развитием в дальнейшем бронхоэктазов встречается далеко не редко.
Диагностика острой пневмонии
Распознавание в начале заболевания или при длительном отсутствии локальных симптомов не всегда легко, В первую очередь крупозную пневмонию необходимо отличить от общих инфекционных заболеваний - тяжелого гриппа, брюшного тифа, малярии (очень редко наблюдаемой в настоящее время в СССР) и др. Следует учитывать эпидемиологическую обстановку (грипп), общий habitus больного (пневмонический), небольшое покашливание, некоторые ощущения на пораженной стороне (даже если нет определенной боли), учащенное дыхание, лейкоцитоз. Наличие герпеса говорит обычно против тифозного заболевания.
Дифференцировать от экссудативного плеврита нетрудно при наличии явных физикальных симптомов (если нет закупорки приводящего бронха слизью). Туберкулезная казеозная пневмония, дающая сходную клиническую картину, в первые дни нередко отличается менее тяжелыми общими симптомами (несмотря на значительно более тяжелый прогноз). В дальнейшем правильное обычное лечение (сульфаниламиды, пенициллин) не дает эффекта, отмечается отсутствие цикличности и появление в мокроте микобактерий туберкулеза, эластических волокон. Потрясающий озноб, интенсивные боли в груди необычны для казеозной пневмонии. При инфаркте легких боль и кровохарканье появляются обычно раньше озноба. Дифференциальный диагноз с очаговой пневмонией в типичных случаях прост, в атипичных - нелегок, однако это не имеет большого практического значения. Следует при возможности прибегать к рентгенологическому исследованию больных (просвечивание, снимок), чтобы не пропустить пневмонии, ибо клинический диагноз ее при атипичном течении довольно труден.
Лечение острой пневмонии
Раньше решающее значение имели меры общего ухода. В настоящее время они играют меньшую роль, но тем не менее обязательно должны соблюдаться. Больному надо обеспечить спокойное положение в постели, свежий воздух, обильное питье, что особенно важно при лечении сульфаниламидами. Нужно назначить легкоусвояемую необременительную пищу, фруктовые и овощные соки, следить за функцией кишечника. Банки и горчичники оправдывают себя, особенно при интенсивных болях в боку.
Специфическое лечение пневмококковых пневмоний состоит в применении антибиотиков и сульфаниламидов. Важно в первые дни поддерживать концентрацию препаратов в крови на постоянном высоком уровне и не прекращать их прием сразу после падения температуры. При приеме сульфаниламидов обязательно обильное питье. Тяжелобольным или при плохой переносимости сульфаниламидов (рвота, лейкопения, кожные проявления) назначают антибиотики каждые 3 часа. У тяжелобольных не следует делать более длительные интервалы между внутримышечными инъекциями.
Одновременно назначают сердечно-сосудистые средства в зависимости от состояния больного. В настоящее время при благоприятном и быстром течении процесса большей частью не требуется длительного и массивного применения этих средств (за исключением тяжелых случаев или позднего обращения больных к врачу). Применение сердечных глюкозидов обычно необходимо лишь при развитии крупозной пневмонии у сердечных больных.
При беспокоящем кашле рекомендуется кодеин. Если у больных до крупозной пневмонии имелся бронхит с отделением мокроты, нужно назначать с первого же дня отхаркивающие. Обычно же их назначение не обосновано, за исключением случаев с обильным отделением мокроты в период разрешения процесса.
После стойкого падения температуры, если рассасывание замедлено, длительное применение антибиотиков или сульфаниламидов не способствует улучшению рассасывания. Рекомендуется аутогемотерапия (3-5-7-10 мл через 1-2 дня), переливание крови в небольших дозах (50-75 мл), УВЧ на место поражения, диатермия (исключить туберкулез). Надо назначать дыхательную гимнастику и лечебную физкультуру, повышающие тонус организма и препятствующие развитию спаек и ателектазов.
Необходимо позаботиться о полноценном питании с высоким содержанием витаминов. В настоящее время для ускорения рассасывания пневмонии (если оно задержалось) наряду с антибиотиками применяют кортикостероидные гормоны. Эффект в большинстве случаев хороший.
И.Б.Лиxциep
"Кашель, температура и другие симптомы острой пневмонии" и другие статьи из раздела Заболевания легких
Читайте также:
|
©Эффективная медицина 2004-2024 |